Tủy răng là trung tâm cảm nhận đau của răng, nhưng cơ chế đau của tủy phức tạp hơn rất nhiều. Hiểu đúng cơ chế đau tủy là nền tảng để chúng ta chẩn đoán chính xác viêm tủy hồi phục hay không hồi phục trong thực hành nội nha.
Bản chất của cảm giác tủy: Mọi con đường đều dẫn đến đau
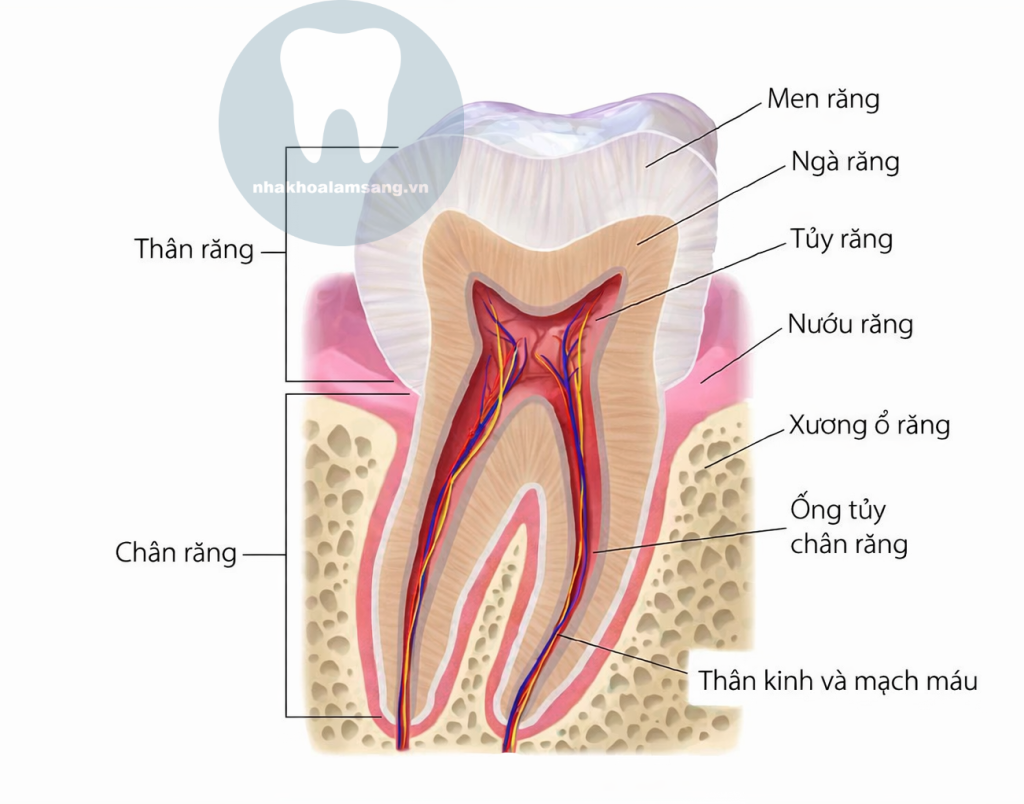
Khác hoàn toàn với da hay cơ (vốn có thể phân biệt được nóng, lạnh, hay áp lực), mô tủy là một cơ quan đặc biệt.
– Cơ chế quy nạp: Do cấu trúc nằm trong khoang kín và đặc điểm phân bố thần kinh, tủy răng không có khả năng phân biệt loại kích thích. Dù anh em dùng nhiệt, hóa chất hay áp lực cơ học, não bộ đều chỉ diễn giải duy nhất một tín hiệu: ĐAU.
– Ý nghĩa lâm sàng: Đừng mong chờ bệnh nhân nói “tôi thấy nóng” hay “tôi thấy áp lực”. Cái mình cần khai thác là kiểu đau (nhói hay âm ỉ) và thời gian đau.
Thuyết thủy động học trong nội nha
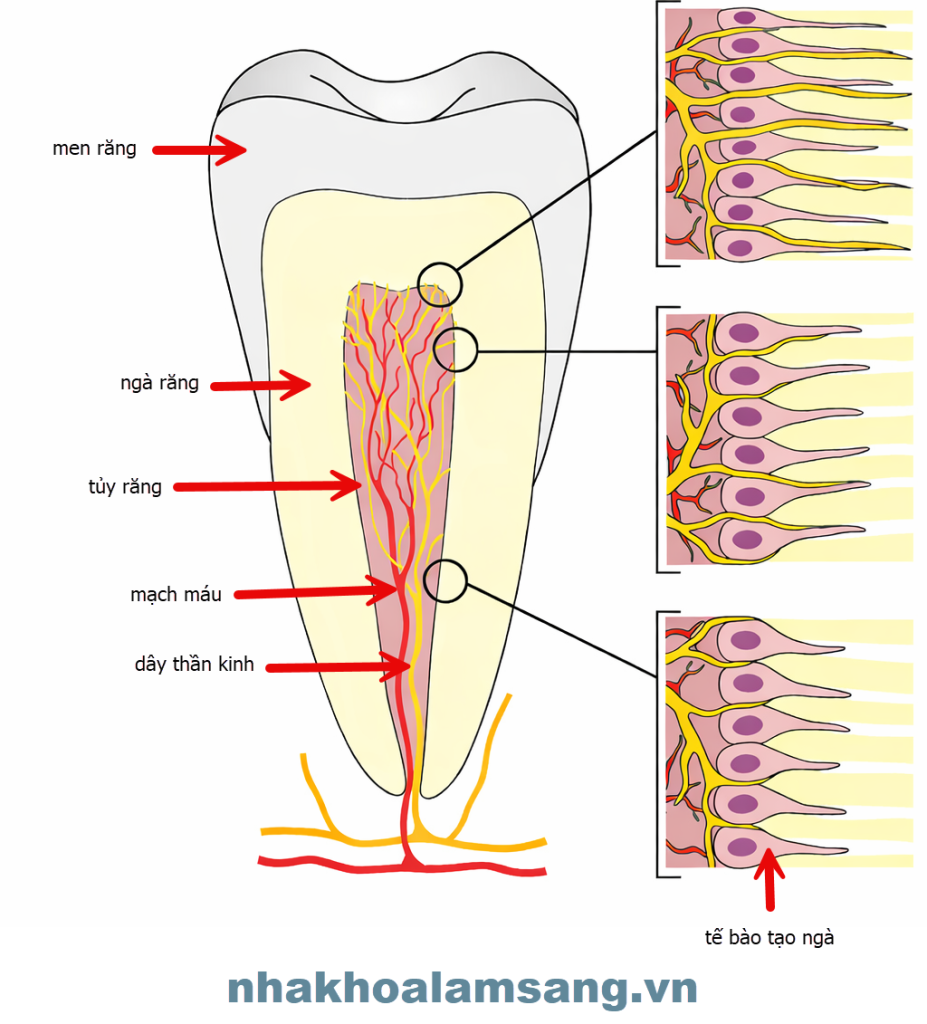
Tại sao chỉ cần thổi một luồng hơi hay ăn đồ ngọt là bệnh nhân đã nhảy dựng lên?
Bản chất: Dịch trong ống ngà luôn chuyển động. Khi có kích thích (lạnh, ngọt, gió), sự dịch chuyển này tăng tốc đột ngột, tác động cơ học trực tiếp lên các thụ thể thần kinh ngoại vi (sợi A-delta).
Ứng dụng: Thuyết này giải thích hoàn hảo cho tình trạng nhạy cảm ngà hoặc viêm tủy hồi phục. Nếu anh em trám kín được các ống ngà này, cơn đau sẽ biến mất ngay lập tức.
Hai nhóm sợi thần kinh: Sợi A-delta và Sợi C
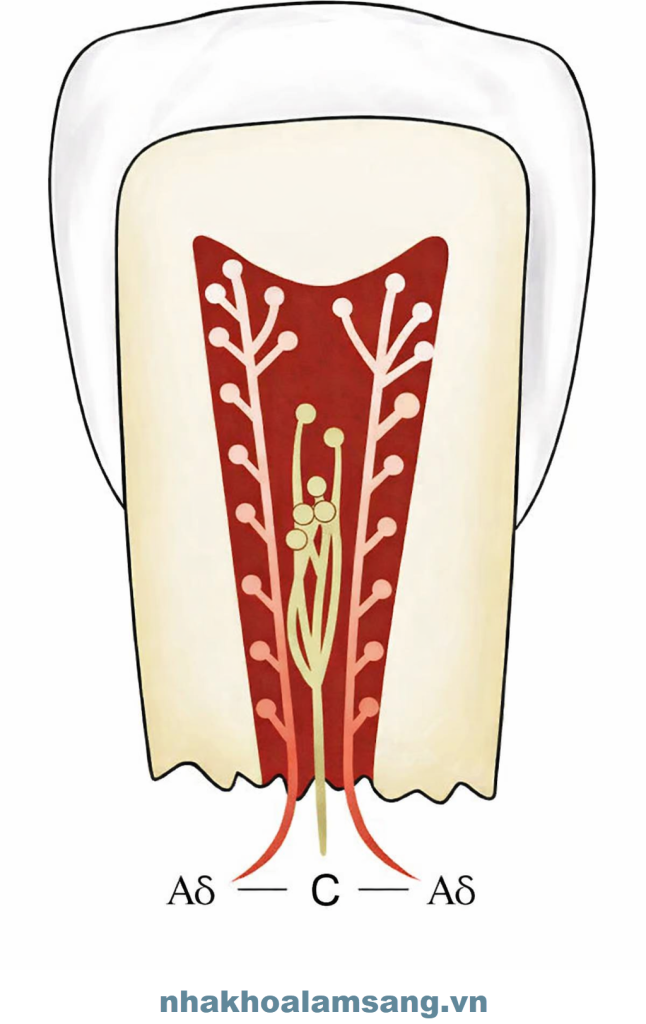
Mình luôn dựa vào “kiểu đau” để đoán xem loại sợi thần kinh nào đang chiếm ưu thế, từ đó tiên lượng khả năng cứu vãn tủy:
Sợi A-delta (Đau nhanh): Có bao myelin, nằm ở ngoại vi. Nó gây ra cơn đau nhói, sắc nét nhưng biến mất ngay khi bỏ kích thích. Đây là tín hiệu của một mô tủy còn khỏe mạnh hoặc chỉ viêm nhẹ (hồi phục được).
Sợi C (Đau chậm): Nằm sâu trong lõi tủy, không có myelin. Nó chỉ hoạt hóa khi mô tủy bị tổn thương sâu, thiếu oxy hoặc áp lực nội tủy tăng cao. Cơn đau âm ỉ, tự phát và kéo dài chính là “lời tuyên án” cho một ca viêm tủy không hồi phục.
Tại sao đau nội nha thường hành bệnh nhân về đêm?

Nhiều anh em giải thích do yên tĩnh nên bệnh nhân tập trung vào cơn đau, nhưng thực chất đó là cơ chế sinh lý bệnh:
Khi nằm, áp lực máu dồn về vùng đầu tăng lên, làm tăng áp lực nội tủy trong khoang kín.
Áp lực này chèn ép tuần hoàn, gây thiếu oxy cục bộ và kích thích mạnh mẽ các sợi C.
Đây là dấu hiệu lâm sàng cực kỳ giá trị để mình quyết định lấy tủy ngay thay vì cố gắng che tủy.
Đau quy chiếu và thực tế là vị trí đau và vị trí tổn thương không trùng khớp.
Do sự hội tụ thần kinh ở nhân dây V, não bộ đôi khi bị lẫn lộn về vị trí đau.
Thực tế: Bệnh nhân bảo đau răng hàm trên nhưng thực chất là răng hàm dưới (hoặc ngược lại).
Lời khuyên của mình: Tuyệt đối không bao giờ tin hoàn toàn vào lời bệnh nhân chỉ răng. Anh em phải thực hiện test loại trừ, so sánh với các răng lân cận và sử dụng gây tê chẩn đoán nếu cần thiết. Đừng để mình rơi vào tình cảnh nhổ nhầm răng hay mở tủy sai răng của bệnh nhân.
Với mình, chẩn đoán nội nha là một quá trình chẩn đoán sinh học, không phải kỹ thuật thuần túy. Một bác sĩ giỏi không phải là người có máy định vị chóp xịn nhất, mà là người biết lắng nghe và diễn giải đúng “ngôn ngữ” của cơn đau. Hiểu đúng cơ chế đau sẽ giúp anh em tự tin hơn khi giải thích cho bệnh nhân tại sao răng sâu nhỏ lại phải lấy tủy, hoặc tại sao răng không đau vẫn cần phải can thiệp.
Theo anh em, khi một cái răng đã hoại tử hoàn toàn (test nhiệt âm tính) mà bệnh nhân vẫn đau dữ dội khi chạm vào, thì cơ chế đau lúc này đã chuyển từ nội tủy sang vùng nào rồi?
